Работаем с отраженной болью в ноге
Ишиас – собирательный термин, который обозначает группу проблем, имеющих один схожий симптом: боль в пояснично-крестцовой области, отдающая в ноги. Боль такого характера для массажиста одновременно и знак, что массаж может помочь, и повод проявить осторожность. С одной стороны, боли в области иннервации седалищного нерва – проблема распространённая, и во многих случаях массаж, выполненный профессионалом, может улучшить состояние клиента. С другой стороны, эти симптомы характерны для широкого перечня серьёзных проблем – работа с некоторыми из них входит в сферу компетенции массажиста, а другие требуют немедленного перенаправления к профильному специалисту.
Чтобы понять природу ишиаса, важно принять один факт: Ишиас – это симптом, а не самостоятельное заболевание. Термин «ишиас» описывает характер боли, распространяющейся по ходу седалищного нерва, но он ничего не говорит нам о первоначальной причине возникновения этих симптомов. Стреляющая боль, онемение или покалывание, которые ощущается от поясницы через ягодицу вниз по ноге, могут быть вызваны грыжей межпозвонкового диска, сдавлением мышц, нарушением осанки или дисфункцией сустава.
В этой статье мы рассмотрим основные причины возникновения подобных симптомов, их дифференциальную диагностику в клинической практике и роль массажа и его способности влиять на состояние мягких тканей в лечении ишиаса.
Анатомия и причины боли
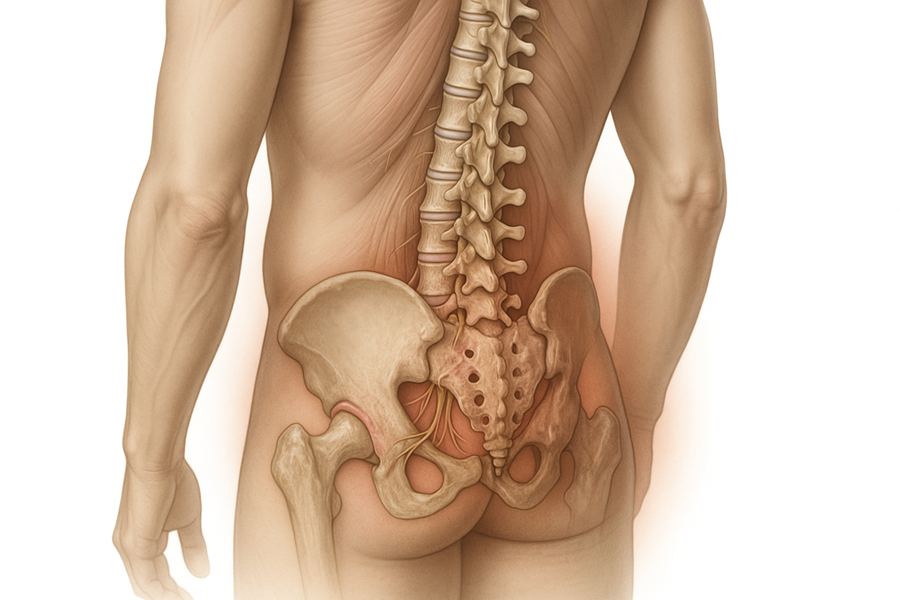
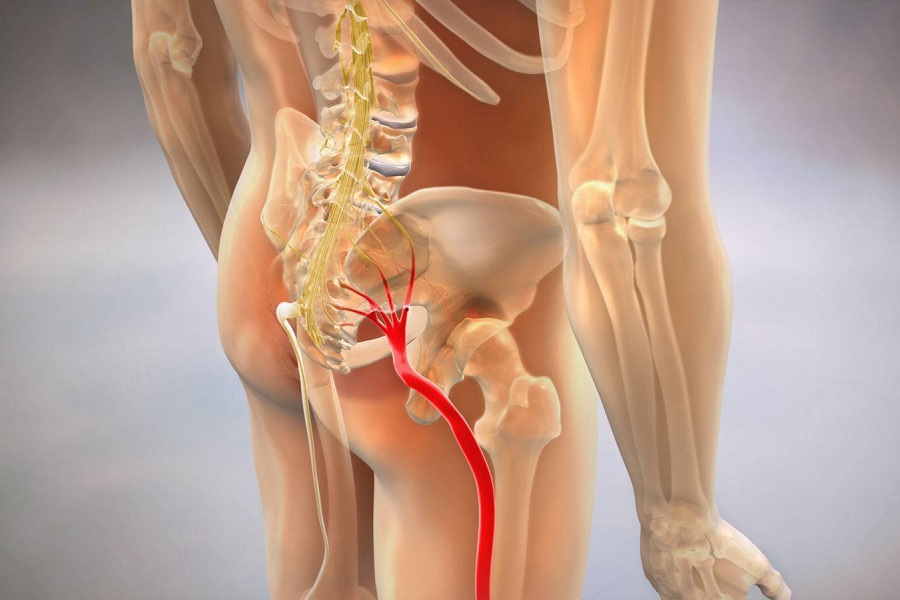
Седалищный нерв – это самый крупный (толщиной примерно с мизинец) и самый длинный нерв в человеческом теле. Он образуется нервными волокнами, отходящими от корешков спинномозговых нервов L4, L5, S1, S2 и S3 с каждой стороны, создавая крупное нервное сплетение, которое берет начало в пояснично-крестцовом отделе. Нерв выходит из таза через большое седалищное отверстие и проходит в ягодичной области в непосредственной близости от грушевидной мышцы (Рис. 1). Затем он спускается по задней поверхности бедра, где разделяется на большеберцовый и общий малоберцовый нервы, доходящие до стопы.

Рис. 1. Расположение седалищного нерва в ягодичной области.
На своем пути нерв может быть ущемлён или повреждён в нескольких ключевых точках. Кроме того, его относительно поверхностное расположение в ягодичной области делает его особенно уязвимым для компрессии и натяжения в ряде мест. К типичным точкам ущемления седалищного нерва относятся межпозвонковые отверстия, область у большого седалищного отверстия, зона соприкосновения с грушевидной мышцей и пространство между этой мышцей и крестцово-остистой связкой (Рис. 1).
Нерв также подвержен избыточному натяжению в области расположения мышц задней поверхности бедра, где возникающие вследствие этого неврологические симптомы иногда можно ошибочно принять за симптомы повреждения самой мышцы. Помимо этого, другие факторы, такие как воспаление или миофасциальные триггерные точки в ягодичных мышцах, также могут вызывать симптомы, схожие с ишиасом. Перед тем, как начать работать с клиентом, жалующимся на ишиас, крайне важно понять, с какими мягкими тканями конкретно мы должны работать.
Распространенные причины ишиаса
Патология поясничных нервных корешков
Поясничные нервные корешки могут подвергаться ущемлению из-за протрузий/грыжи межпозвонковых дисков, спинальных опухолей, сужения межпозвонковых отверстий (стеноза) или образования костных шпор в этой области. Наиболее распространенной из этих причин являются грыжи и протрузии. Наибольший процент грыж межпозвонковых дисков возникает на уровнях позвонков L4/L5 или L5/S1. Грыжа диска образуется, когда компрессионные силы выталкивают внутреннее содержимое диска (пульпозное ядро) через его внешнюю оболочку (фиброзное кольцо; если разрыва не происходит, возникает протрузия) в позвоночный канал, создавая давление на прилегающие нервные корешки. Примечательно, что у некоторых людей грыжи дисков могут не вызывать никакого дискомфорта в спине, а сами грыжи способны спонтанно рассасываться. Следовательно, наличие грыжи еще не означает, что именно она вызывает симптомы.
Другая ключевая проблема на уровне нервного корешка – химическое раздражение, например, вызванное локальным воспалением. Существует также нейротоксичный фермент – фосфолипаза A2 (PLA2), который может выделяться из межпозвонкового диска и, контактируя с нервными корешками, вызывать боль.¹ Это важно знать и учитывать в процессе диагностики, так как современные методы визуализации, такие как рентген или МРТ, могут в таком случае не выявить механического сдавления нерва при наличии симптоматики. Да, боль может иметь не только механическое, но и химическое происхождение.
К клиническим признакам вовлечения нервного корешка относятся боль или неврологические симптомы в пределах конкретного дерматома. Дерматом – это участок кожи, иннервируемый определенным нервным корешком (Рис. 2).
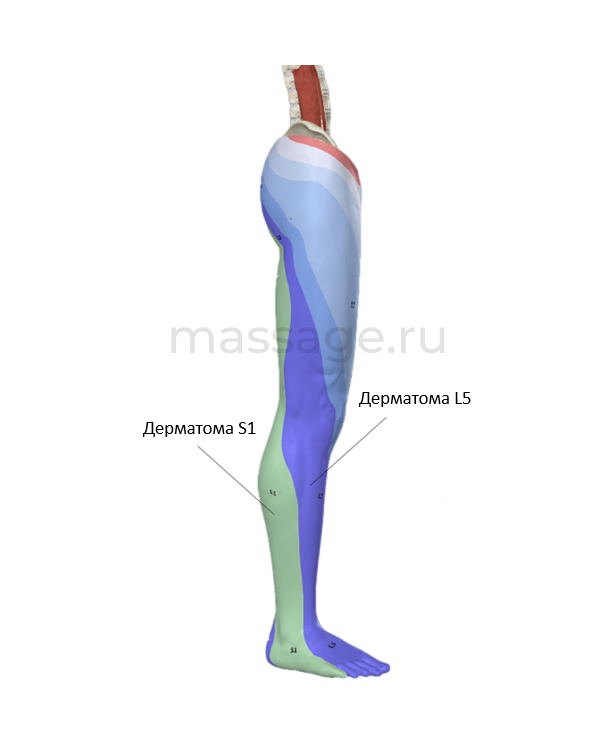
Рис. 2. Зоны иннервации (дерматомы) поясничных нервных корешков.
Тем не менее, оценка выраженность симптомов по дерматомам – неточный диагностический инструмент вследствие природной вариабельности их локализации. К другим методам оценки относятся специальные ортопедические тесты, такие как проба подъема прямой ноги (проба Ласега) (Рис. 3). Данная проба создает прогрессирующее натяжение седалищного нерва, что позволяет воспроизвести характерные для его поражения симптомы. Проба Ласега также не является высокоточным методом диагностики, но она достаточно надежна и применяется повсеместно.

Рис. 3. Проведение пробы подъема прямой ноги (проба Ласега).
Ни один диагностический метод не следует использовать в отрыве от других. Для составления комплексной картины, которая может указать на возможное вовлечение нервного корешка, вы должны, помимо всего прочего, собрать полный анамнез и учесть данные других физикальных обследований.
Синдром грушевидной мышцы
Синдром грушевидной мышцы характеризуется раздражением или ущемлением седалищного нерва, расположенного глубоко в ягодичной области. Ответвления нерва могут проходить над, под или даже через толщу самой грушевидной мышцы (Рис. 4). Симптомы этого синдрома могут быть очень похожи на патологию нервного корешка (радикулопатию), что затрудняет диагностику. Интересно, что неврологические симптомы слабо коррелируют с тем, как именно нерв проходит относительно мышцы. Следовательно, одни лишь анатомические вариации не объясняют причин возникновения этого синдрома.

Рис. 4. Варианты анатомического расположения седалищного нерва.
Сам диагноз «синдром грушевидной мышцы» остается предметом дискуссий в медицинском сообществе; однако саму потенциальную возможность сдавления нерва в этой области никто не оспаривает. Исследования пока не могут дать однозначных данных о частоте встречаемости этого состояния.² Основная сложность заключается в отсутствии «золотого стандарта» для его диагностики. Визуализирующие исследования могут показать расположение нерва и его ветвей относительно грушевидной мышцы, однако они не способны со стопроцентной уверенностью подтвердить, что именно мышца является прямой причиной конкретных симптомов (этот недостаток, впрочем, имеют многие диагностические тесты). К факторам, способствующим развитию этого состояния, относятся длительное сидение, нарушения осанки, прямая травма ягодичной области и мышечный дисбаланс, ухудшающий стабильность тазобедренного сустава.
Другие состояния со схожими симптомами
Ряд других патологий может вызывать симптомы, напоминающие ишиас, но через иные механизмы. Боль в пояснично-крестцовой области, отдающая в ноги, может быть вызвана перерастяжением седалищного нерва – этот фактор часто упускают из виду. К примеру, после растяжения мышц задней поверхности бедра образующаяся рубцовая ткань может «приклеить» седалищный нерв к соседним мышечным волокнам. Такая спайка снижает способность нерва свободно скользить относительно окружающих тканей. В результате нерв чрезмерно растягивается при движении.
Воспаление, вызванное, например, растяжением подвздошно-поясничной связки, может раздражать близлежащие поясничные нервные корешки, вызывая симптомы, характерные для ишиаса. Сколиоз и нестабильность позвоночника нарушают нормальную биомеханику, приводя к перемежающемуся сдавлению нерва при движении. Кроме того, спондилолистез (смещение одного позвонка относительно другого кпереди) может вызывать ущемление нервных корешков в месте их выхода из межпозвонковых отверстий при движении позвоночника.
Отраженная боль от миофасциальных триггерных точек также может имитировать неврологические симптомы, однако в большинстве случаев тщательная диагностика выявляет наличие более глубоких проблем. Например, триггерные точки в малой ягодичной мышце могут проецировать боль по задней или боковой поверхности ноги, что на первый взгляд напоминает корешковый синдром L5. Ключевое отличие заключается в том, что для отраженной боли от триггерных точек не характерны неврологические симптомы (онемение, слабость), сопутствующие истинной компрессии нервного корешка. Дополнительным диагностическим признаком является возможность воспроизведения болевых ощущений при пальпации мышц, отводящих бедро; этот симптом с высокой вероятностью указывает на триггерную точку, а не на нейрогенный характер проблемы.
Тревожные сигналы: когда необходима срочная консультация врача
Симптомы, напоминающие ишиас, иногда могут указывать на серьезную патологию, требующую немедленного врачебного вмешательства. Синдром конского хвоста – комплекс симптомов, проявляющиеся при повреждении конского хвоста – массивного пучка из спинномозговых нервов, отходящих от конечного отдела спинного мозга и иннервирующих таз и нижние конечности. К симптомам относятся боль, слабость, онемение и/или покалывание в паховой области, области гениталий и/или в обеих ногах. Также может наблюдаться потеря контроля над функцией кишечника и/или мочевого пузыря. Это состояние требует экстренной медицинской помощи для предотвращения необратимого повреждения нервов.
К другим «красным флагам» относятся:
- Прогрессирующий неврологический дефицит (особенно отвислая стопа или выраженная мышечная слабость);
- Появление симптомов в обеих ногах одновременно;
- Онемение в области тазового дна;
- Системные признаки, такие как лихорадка или необъяснимая потеря веса.
Если боль возникает ночью и вырывает человека из сна, или если она продолжает усиливаться, несмотря на консервативное лечение, требуется обязательное медицинское обследование.
Понимание этих тревожных сигналов позволяет массажистам оказывать помощь клиентам, не выходя за рамки своей профессиональной компетенции. Своевременное распознавание и оперативное направление к врачу могут предотвратить серьезные осложнения.
Уитни Лове
Источники
1. Muriel Piperno et al., “Phospholipase A2 Activity in Herniated Lumbar Discs: Clinical Correlations and Inhibition by Piroxicam,” Spine 22, no. 18 (September 1997): 2061–5, https://doi.org/10.1097/00007632-199709150-00001.
2. Damla Yürük et al., “Prevalence of Piriformis Syndrome in Sciatica Patients: Predictability of Specific Tests and Radiological Findings for Diagnosis,” British Journal of Pain 18, no. 5 (May 2024): 418–24, https://doi.org/10.1177/20494637241254349.