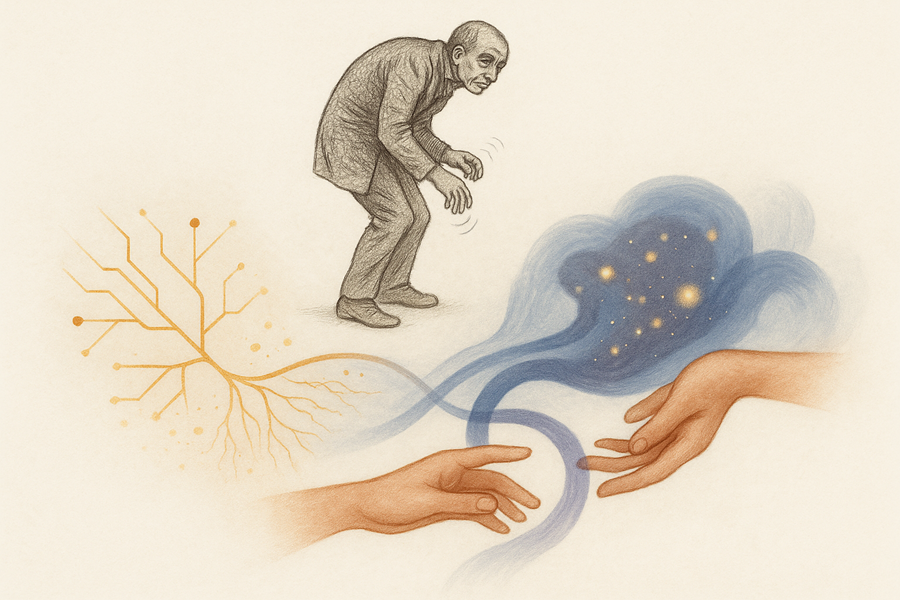
В 1817 году выдающийся английский хирург, палеонтолог, фармацевт и политический активист (да, всё это один человек) опубликовал «Эссе о дрожательном параличе» (An Essay on the Shaking Palsy). В этой работе он описал своих пациентов и других людей с похожими признаками: скованность в сочетании с неконтролируемым тремором. Это состояние он назвал paralysis agitans – дрожательный паралич.
Этим врачом был Джеймс Паркинсон. Спустя шестьдесят лет известный пионер в области неврологии Жан-Мартен Шарко предложил переименовать paralysis agitans в la maladie de Parkinson – болезнь Паркинсона.
В 1886 году ещё один выдающийся врач, сэр Уильям Гауэрс (тот самый, кто первым описал фиброзит – то, что сегодня известно как фибромиалгия), сделал зарисовку мужчины с болезнью Паркинсона. Его рисунок передаёт многие характерные черты, которые мы видим и сегодня: маскообразное лицо, сутулую осанку, шаркающую походку и тремор рук.
Болезнь Паркинсона (БП) признана вторым по распространённости нейродегенеративным заболеванием в мире после болезни Альцгеймера. В США с БП живут около миллиона человек, и ежегодно регистрируется порядка 90 000 новых случаев. Мужчины болеют чаще женщин – примерно в соотношении 1,5:1.
Обычно болезнь диагностируют после 65 лет, однако примерно 4% случаев выявляют до 50 лет. Лишь небольшая часть обусловлена генетическими мутациями; в большинстве случаев развитие БП связывают с совокупностью факторов. К ним относятся загрязнение воздуха и воды, воздействие сельскохозяйственных химикатов, митохондриальные повреждения и окислительный стресс, хроническое воспаление и черепно-мозговые травмы.
Посвятить отдельную статью современным представлениям о патогенезе БП было бы вполне оправданно, но здесь мы ограничимся кратким обзором. На переднем крае исследований сегодня – два ключевых механизма: снижение выработки дофамина в базальных ганглиях и накопление телец Леви.
Выработка дофамина
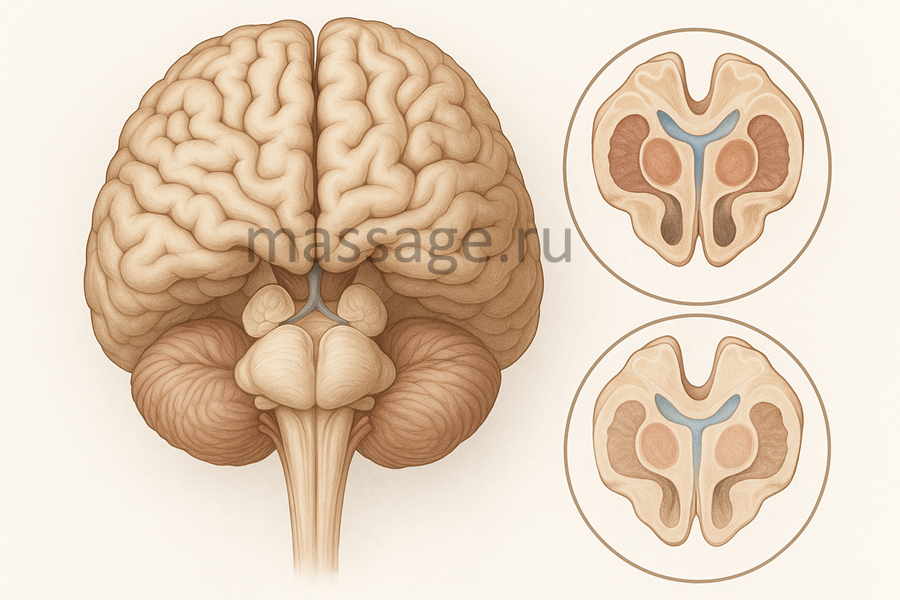
Рис. 1 На иллюстрации показан головной мозг, вид сверху. В нижней части изображены два поперечных среза среднего мозга: верхний — в норме, нижний — при болезни Паркинсона.
В нормальном срезе видны чётко очерченные структуры: красные ядра, ретикулярная формация, водопровод мозга, верхние холмики и симметрично окрашенные участки чёрного вещества (substantia nigra) по бокам. Эти тёмные зоны указывают на здоровую дофаминергическую активность.
В нижнем срезе, отражающем состояние при болезни Паркинсона, заметна депигментация чёрного вещества — оно выглядит светлее и менее выраженным. Это указывает на снижение экспрессии дофамин-продуцирующих нейронов, лежащую в основе моторных симптомов заболевания. Остальные структуры (ретикулярная формация, водопровод мозга и т.д.) сохранены, визуально сопоставимы по с нормой.
Общий композиционный приём (увеличение фрагмента мозга в рамке с выносом) подчёркивает анатомическую локализацию патологического процесса — средний мозг и базальные ганглии.
Дофамин – многофункциональный нейромедиатор. В лимбической системе он, стимулируя дофаминергические нейроны, обеспечивает функционирование системы вознаграждения. Его избыток в лобной доле может вызывать психоз. Но в нормальных концентрациях он обеспечивает точную координацию произвольных движений.
Попробуйте аккуратно поднести бутылку с водой ко рту, сделать глоток и поставить её обратно. Выполнить это без дрожи и проливания возможно только при оптимальном уровне дофамина: он позволяет нейронным цепям точно согласовывать движения мышц.
Дофамин синтезируется в клетках компактной части чёрного вещества (pars compacta) – элемента базальных ганглиев, расположенных у основания головного мозга. Эти клетки формируют две тёмные полосы – substantia nigra. При БП именно эти нейроны постепенно отмирают. Моторные симптомы обычно проявляются после утраты 60-80% таких клеток.
При дефиците дофамина нарушается взаимодействие между сгибателями и разгибателями, исчезает плавность движений. Это вызывает тремор – ритмичные колебания в одной плоскости, а также мышечную ригидность и трудности с началом движения.
Тельца Леви
Однако гибель дофаминовых нейронов – не единственный механизм БП. Ещё один важный фактор – отложение патологически свернутых белков (альфа-синуклеина), формирующих тельца Леви. Эти белки нарушают синаптические связи и влияют не только на дофамин, но и на ацетилхолин, серотонин, норадреналин, глутамат и другие медиаторы.
Считается, что именно с этим связаны многие немоторные проявления заболевания – усталость, колебания давления, вегетативные расстройства и нарушения пищеварения.
Признаки и симптомы
БП может проявляться по-разному у разных людей. Существуют различные классификации признаков и симптомов, но для практических целей их удобно делить на моторные и немоторные.
Двигательные симптомы
К характерным двигательным проявлениям относятся тремор покоя, прогрессирующая ригидность и брадикинезия. Эти симптомы проявляются с обеих сторон тела, но, как правило, неравномерно – одна сторона страдает больше.
Тремор покоя обычно начинается в кистях, но может затрагивать шею, челюсть и ноги.
Ригидность – это избыточное напряжение мышц, особенно сгибателей туловища и мимической мускулатуры. Повышенный тонус вызывает характерную сутулость и «маскообразное» выражение лица. Также затрудняются речь и глотание, поскольку становятся менее подвижными жевательные, мимические и шейные мышцы. Если ригидность затрагивает конечности, это влияет на походку и почерк – у пациентов часто развивается микрография (почерк становится мелким и неразборчивым).
Брадикинезия (от brady – медленный, kinesia – движение) в контексте БП означает не просто замедленность, а ощущение «застревания» – трудности с инициацией движения. Это особенно критично при ходьбе и повышает риск падений: попытка сделать первый шаг требует усилий, равновесие теряется легко. В сочетании с сутулостью и смещённым центром тяжести брадикинезия и ригидность формируют выраженную постуральную неустойчивость.
Другие симптомы
К ним относятся аносмия (потеря обоняния), запоры, недержание мочи, ортостатическая гипотензия, хроническая усталость, тревожность, депрессия, нарушения сна (особенно фазы быстрого сна – REM). Эти симптомы могут появляться за несколько лет до постановки диагноза, и многие специалисты считают их проявлениями продромального периода.
На более поздних стадиях возможны изменения личности, когнитивные нарушения и деменция. Последняя нередко усугубляется побочными эффектами медикаментозного лечения, что требует пересмотра терапевтической стратегии.
Ещё один частый, но недооценённый немоторный симптом – хроническая, труднообъяснимая боль. Она может существенно снижать качество жизни, оставаясь при этом вне поля внимания врачей.
Именно немоторные проявления нередко становятся причиной утраты самостоятельности и необходимости в уходе.
Лечение: неожиданные решения
Болезнь Паркинсона неизлечима, и каждому пациенту подбирают индивидуальную схему терапии, которая включает лекарства, а также физическую активность, занятия с логопедом, эрготерапевтом и другими специалистами. Цель лечения – максимально долго сохранить функциональность. Это часто удаётся: продолжительность жизни пациентов с БП сопоставима с общей популяцией. Однако заболевание повышает риск тяжёлых падений и аспирационной пневмонии, особенно при нарушении глотания.
Поддержание физической активности становится всё более важным по мере прогрессирования болезни. При нарушенном равновесии особенно полезны методы, улучшающие устойчивость и уверенность в движении. Здесь массаж может сыграть значимую роль – подробнее об этом ниже. Отдельно стоит упомянуть танцы: балет, танго, вальс и даже ирландский степ показали эффективность в снижении как моторных, так и немоторных симптомов. Отмечены улучшения походки, равновесия, подвижности суставов, силы, настроения и когнитивных функций. Йога и тай-чи также оказывают благоприятное влияние.
Если медикаменты и физические упражнения становятся недостаточно эффективными, может применяться глубокая стимуляция мозга (DBS). Эта процедура включает установку электродов в ключевые участки мозга и генератора импульсов в подключичной зоне. DBS снижает выраженность тремора и применяется также при других неврологических состояниях.
По мере снижения функций пациентам может потребоваться логопедическая помощь, адаптация условий быта и техники самообслуживания. И здесь массаж продолжает оставаться востребованным – для облегчения боли, улучшения сна и общего самочувствия.
Медикаментозное лечение
Одним из главных вызовов при БП является необходимость постоянной коррекции терапии. Лекарства смягчают двигательные симптомы, но со временем вызывают побочные эффекты и утрачивают эффективность.
Классический подход – комбинация леводопы (L-допы) и карбидопы. L-допа проникает через гематоэнцефалический барьер и превращается в дофамин. Карбидопа помогает замедлить её распад, обеспечивая стабильную концентрацию. Препараты выпускаются в коротко- и пролонгированном вариантах, также разрабатываются новые пути доставки для выравнивания эффекта.
Однако у такой терапии есть цена. Среди побочных эффектов: дискинезии (непроизвольные движения), галлюцинации, спутанность, импульсивное поведение (например, игромания). Также встречаются типичные для нейролептиков реакции: тошнота, головокружение, сонливость. Со временем нередко развиваются моторные флуктуации: чередование периодов «включённого» и «выключенного» состояния.
Параллельно ведутся разработки препаратов, воздействующих на патогенез, в том числе – на патологический альфа-синуклеин. Это направление пока экспериментально, но вселяет надежду.
Дополнительно могут использоваться дофаминовые агонисты, препараты для контроля тремора и ригидности, анальгетики, НПВП, средства для продления действия L-допы.
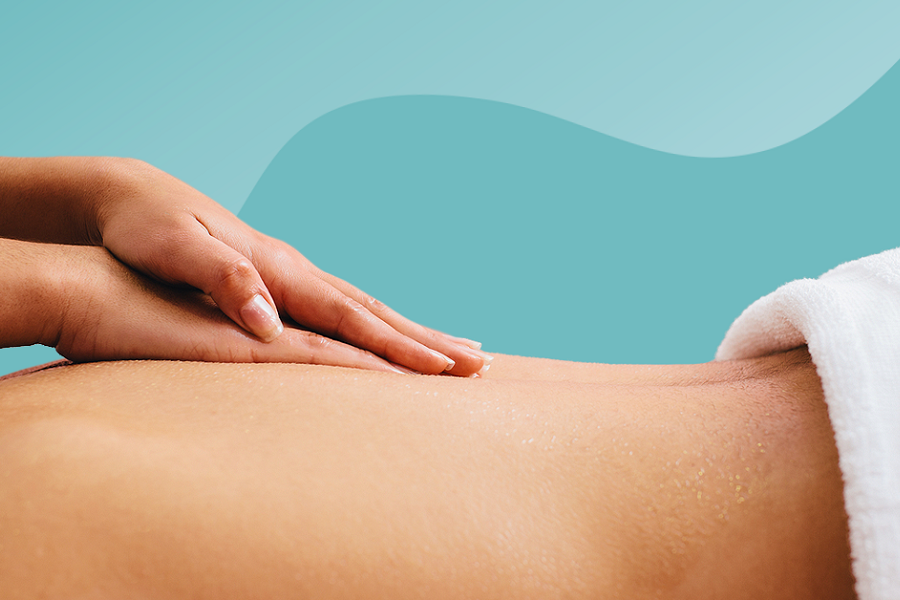
Болезнь Паркинсона и массаж
Массажисты, работающие со взрослыми старше 60 лет, неизбежно будут сталкиваться с клиентами, живущими с БП. Накапливаются убедительные данные о том, как массаж может поддерживать таких людей.
Хотя массаж не восстанавливает нейроны и не влияет на выработку дофамина или альфа-синуклеин, систематические обзоры показывают его эффективность в снижении тревожности, болевого синдрома и мышечного напряжения. Это помогает смягчить ригидность, облегчить движения, улучшить равновесие, а также повлиять на такие симптомы, как усталость, нарушение сна и депрессия.
В одном из крупных обзоров с участием около 400 пациентов традиционный массаж оказался более эффективным, чем контрольное лечение, в отношении моторных симптомов. В других исследованиях указывается на улучшение сна, снижение запоров, повышение качества жизни и гибкости.
Сеансы массажа также могут влиять на равновесие: например, в исследовании с пожилыми пациентами 65-95 лет после одномоментной мобилизации и массажа стоп и голеностопа улучшились показатели в тесте «встань и иди» и на удержание равновесия на одной ноге.
Однако работа с такими клиентами требует осторожности. У большинства – сопутствующие патологии: остеопороз, деменция, хирургические вмешательства. Кроме того, побочные эффекты терапии (головокружение, тошнота, сонливость) могут влиять на переносимость массажа.
Сеансы лучше проводить в фазу действия лекарств, когда функция максимальна. Возможны сложности с положением на столе, замедленными движениями, тремором – всё это требует гибкости в подборе техник.
Некоторые массажисты рекомендуют сеансы на мате с полностью одетыми клиентами – это снижает риск падения. Другие отмечают, что короткие, но регулярные сеансы (например, 20 минут 3 раза в неделю) дают лучший эффект, особенно для сна.
Массаж может существенно повысить качество жизни людей с БП. Но важно координировать свою работу с лечащими специалистами, учитывать психоэмоциональное состояние и сохранять чувствительность к уязвимостям этой группы.
Рут Вернер
Примечания
- Parkinson’s Foundation, «Statistics», www.parkinson.org/understanding-parkinsons/statistics.
- Parkinson’s Foundation, «Statistics».
- Efthalia Angelopoulou et al., «Massage Therapy as a Complementary Treatment for Parkinson’s Disease: A Systematic Literature Review», Complementary Therapies in Medicine 49 (March 2020): 102340, https://doi.org/10.1016/j.ctim.2020.102340.
- Zhiran Kang et al., «Effectiveness of Therapeutic Massage for Improving Motor Symptoms in Parkinson’s Disease: A Systematic Review and Meta-Analysis», Frontiers in Neurology 13 (September 2022), https://doi.org/10.3389/fneur.2022.915232.
- Yolanda Casciaro, «Massage Therapy Treatment and Outcomes for a Patient with Parkinson’s Disease: a Case Report», International Journal of Therapeutic Massage & Bodywork 9, no. 1 (March 2016): 11–8, www.ncbi.nlm.nih.gov/pmc/articles/PMC4771486/.
- Jacques Vaillant et al., «Massage and Mobilization of the Feet and Ankles in Elderly Adults: Effect on Clinical Balance Performance», Manual Therapy 14, no. 6 (December 2009): 661–4, https://doi.org/10.1016/j.math.2009.03.004.
Ресурсы
- American Association of Neurological Surgeons. «Parkinson’s Disease». www.aans.org/en/Patients/Neurosurgical-Conditions-and-Treatments/Parkinsons-Disease.
- Chute, B. The Michael J. Fox Foundation. «Breaking News: Parkinson’s Disease Biomarker Found». April 13, 2023. www.michaeljfox.org/news/breaking-news-parkinsons-disease-biomarker-found.
- Cleveland Clinic. «Deep Brain Stimulation». Last modified May 23, 2022. https://my.clevelandclinic.org/health/treatments/21088-deep-brain-stimulation.
- Fields, C. R., N. Bengoa-Vergniory, and R. Wade-Martins. «Targeting Alpha-Synuclein as a Therapy for Parkinson’s Disease». Frontiers in Molecular Neuroscience 12 (2019). www.frontiersin.org/articles/10.3389/fnmol.2019.00299.
- George, J. «Nationwide Study Links Parkinson’s Disease to Air Pollution». Medpage Today. February 23, 2023. www.medpagetoday.com/meetingcoverage/aan/103245.
- Gever, J. «No Pills, No Surgery, No Electrodes for Parkinson’s Disease?» Medpage Today. April 26, 2023. www.medpagetoday.com/meetingcoverage/aan/104206.
- Gowers, W. R. Parkinson Disease sketch 1886-2010-28-04 - PICRYL - Public Domain Media Search Engine Public Domain Image (no date). https://garystockbridge617.getarchive.net/amp/media/sir-william-richard-gowers-parkinson-disease-sketch-1886-2010-28-04-13f7df.
- Healthline. «Ways to Cope with the Side Effects of Parkinson’s Drugs». Last modified May 14, 2021. www.healthline.com/health/parkinsons-disease/cope-with-side-effects.
- Kouli, A., K. M. Torsney, and W. L. Kuan. «Parkinson’s Disease: Etiology, Neuropathology, and Pathogenesis». Parkinson’s Disease: Pathogenesis and Clinical Aspects (December 21, 2018). https://exonpublications.com/index.php/exon/article/view/186.
- MedicalNewsToday. «Parkinson’s Disease Early Signs and Causes». Last modified April 4, 2023. www.medicalnewstoday.com/articles/323396.
- Medline Plus. «Levodopa and Carbidopa». Last modified January 15, 2022. https://medlineplus.gov/druginfo/meds/a601068.html.
- Parkinson’s Foundation. «Caregiver Corner: Lewy What? Explaining Lewy Body Dementia». January 9, 2015. www.parkinson.org/blog/care/lewy-body-dementia.
- Parkinson’s Foundation. «Motor Fluctuations». Accessed May 11, 2023. www.parkinson.org/library/fact-sheets/motor-fluctuations.
- Parkinson’s Foundation. «Pain in Parkinson’s Disease». Accessed May 11, 2023. www.parkinson.org/library/fact-sheets/pain.
- Parkinson’s Foundation. «Statistics». www.parkinson.org/understanding-parkinsons/statistics.
- Physiopedia. «Parkinson’s and Dance». Accessed May 10, 2023. www.physio-pedia.com/Parkinson%27s_and_Dance.